Changement climatique : quels effets sur notre santé ?
PDF
Entre 2030 et 2050, les changements climatiques devraient générer près de 300 000 décès supplémentaires par an, en accroissant la malnutrition et la sous-alimentation des enfants, les maladies transmises par des insectes, les diarrhées et les stress liés à la chaleur. Les influences potentielles de ces changements sur la santé sont donc multiples et liées. A ces dommages, il faut ajouter les migrations de populations fuyant des modifications profondes de leur cadre de vie : diminution des rendements agricoles, inondations, élévation du niveau des mers… Près de 250 millions de « réfugiés climatiques » sont attendus à l’horizon 2050. Chacun a en mémoire l’excès de mortalité en Europe lors de la canicule de l’été 2003 où l’on a recensé 70 000 décès sur le seul mois d’août. Les effets climatiques sur les maladies infectieuses sont plus complexes. Mais les entomologistes sont convaincus que l’élargissement des zones chaudes et humides à la surface du globe décuplerait les populations d’insectes vecteurs de virus. Enfin, les impacts économiques des changements climatiques sont éloquents : le coût estimé des dommages directs pour la santé se situe entre 2 et 4 milliards de dollars par an d’ici 2030.
- 1. Un constat alarmant
- 2. Quels effets sur la santé de l’homme ?
- 2.1. Vagues de chaleur mortelles
- 2.2. Des maladies infectieuses vectorielles à la hausse
- 2.3. Catastrophes naturelles : quels effets sanitaires ?
- 2.4. Quel impact sur l’eau et la nourriture ?
- 2.5. Impact du changement climatique sur la santé mentale – réfugiés climatiques
- 2.6. Des microbes relargués par la fonte du permafrost ?
- 2.7. Effondrement de la biodiversité et effets sur la santé de l’homme ?
- 3. Conclusion : Santé, changement climatique & changement global
1. Un constat alarmant
La température a augmenté d’environ 0,85°C dans le monde au cours des 130 dernières années. Cette augmentation est essentiellement due à celle des gaz à effet de serre. Ces 25 dernières années, le rythme s’est accéléré et l’on est à plus de 0,18°C de réchauffement par décennie [1]. Le niveau des mers s’élève, les glaciers fondent et la répartition des précipitations change. A ces événements factuels, s’ajoutent des changements climatiques globaux, plus complexes à mesurer et qui se manifestent, entre autres, par des événements météorologiques extrêmes (sécheresse, inondations, vagues de chaleur) augmentant en intensité et en fréquence (Lire Cyclones tropicaux : impacts et risques). A part quelques rares effets du changement climatique que l’on pourrait considérer comme positifs (ex. baisse de la mortalité hivernale dans les zones tempérées), ceux-ci apparaissent délétères pour la santé. A titre d’exemple, on peut citer les impacts négatifs du changement climatique sur les rendements de la plupart des cultures. Dans leur cinquième rapport d’évaluation [2], les membres du GIEC (Groupe d’experts intergouvernemental sur l’évolution du climat) constatent de nombreuses périodes d’augmentation très rapide du prix des produits alimentaires et des céréales, suite à des événements climatiques extrêmes (incendies géants, tempêtes, inondations).
Cela a (et aura) un impact très fort sur les populations les plus pauvres, pour qui l’achat de denrées alimentaires est alors devenu très difficile. Un rapport de 2009 publié par la revue britannique The Lancet [3] avait identifié le changement climatique comme la plus grande menace mondiale pour la santé publique au 21e siècle. Le jeudi 29 novembre 2018, The Lancet a publié la deuxième édition de son rapport « Lancet Countdown » dédié aux aspects sanitaires du changement climatique. Fruit d’une collaboration entre 27 institutions universitaires, agences onusiennes et intergouvernementales de tous les continents, ce document révèle le risque « inadmissible » pesant sur la santé actuelle et future des populations du monde entier, en raison du changement climatique.
En conclusion les effets du changement climatique sont déjà perceptibles aujourd’hui et les projections pour l’avenir représentent un risque potentiellement catastrophique et d’une ampleur difficilement acceptable pour la santé humaine. Enfin les effets du réchauffement climatique sur la santé humaine s’ajoutent aux effets des changements liés à la globalisation (changements démographiques, changement sociaux, activité économique) [4].
2. Quels effets sur la santé de l’homme ?

(a) les effets directs : malnutrition et sous-alimentation (sans doute le plus important), mortalité et morbidité liés aux événements extrêmes (vagues de chaleur), mortalité et taux de morbidité liés aux maladies infectieuses (transmissions par vecteurs et infections d’origine alimentaire et hydrique).
(b) les effets indirects sur la santé : disponibilité de l’eau, accès à la nourriture, élévation du niveau des mers,….
Mais bien d’autres pathologies sont liées aux changements climatiques :

(a) le stress mental post-traumatique lié aux événements extrêmes et aux phénomènes migratoires qui peuvent en découler pour les réfugiés climatiques ;
(b) les pathologies respiratoires liées à la pollution atmosphérique, telle la teneur en ozone qui augmente avec la température. L’accroissement des températures devrait également augmenter les allergies. plus complexes à évaluer dans le cadre du changement climatique.
Nous commencerons cet inventaire en citant certains effets directs et incontestables (ex : vagues de chaleur), puis nous continuerons ce chapitre vers des sujets plus complexes (ex : malnutrition) associés à de nombreux facteurs au-delà du climat (notamment géopolitiques et démographiques) (Figure 2).
2.1. Vagues de chaleur mortelles

Survenue de juin à août, la canicule européenne de 2003 est un événement climatique d’ampleur exceptionnelle. Marquée par de nombreux records de température au cours de la première quinzaine du mois d’août, elle n’aurait pas eu d’équivalent depuis le XVIe siècle [5]. Cette canicule avait suivi un printemps exceptionnellement chaud et sec avec des températures atteignant déjà les 30°C fin avril à certains endroits. Associée à une sécheresse record, cette canicule rappelle la vague de chaleur de l’été 1947 en Europe et la sécheresse de 1976 (Figure 3). Dans certains pays, comme la France ou le Portugal, les conséquences furent importantes sur les écosystèmes, le niveau des récoltes (-20% en France), la population, et les infrastructures… provoquant même une crise politique. Différentes sources (Inserm, Insee, INED ; ) convergent aujourd’hui vers une estimation d’environ 15 000 décès en excès en France, soit une surmortalité de +55% ! Un excès de décès observé majoritairement chez les personnes âgées. Le groupe d’âge le plus atteint est celui des plus de 75 ans. A âge égal, les femmes ont été plus touchées que les hommes. Les signes rapportés étaient les suivants : crampes musculaires, épuisement dû à la chaleur, mortalité par coup de chaleur (décompensation cardiovasculaire).
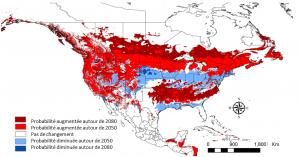
Cette canicule restera un point de référence pour les événements antérieurs et postérieurs du même type. D’autres canicules ont été depuis enregistrées dans le monde, notamment aux USA durant l’été 2012 (Figure 4). Ce dernier événement, après un hiver doux et pluvieux, a été associé à une recrudescence de cas d’encéphalites de West Nile (encéphalites d’origine virale – Virus West Nile) [7] (voir Tableau 1). Une étude récente [8] conclut que près d’un individu sur trois dans le monde serait exposés à des vagues de chaleur potentiellement mortelles, une proportion qui pourrait grimper à trois sur quatre à la fin du siècle, si les émissions de gaz à effet de serre se poursuivent à leur rythme actuel.
2.2. Des maladies infectieuses vectorielles à la hausse
2.2.1. Données générales
L’expansion des insectes vecteurs de microbes infectieux est due à plusieurs facteurs : (i) La hausse des températures hivernales augmenterait leur période d’activité (et donc de reproduction) et ainsi modifierait le profil épidémiologique des maladies vectorielles à moustiques et à tiques (transmission continue due à une quasi-absence de diapausePhase, génétiquement déterminée dans le développement d’un organisme, pendant laquelle il diminue l’intensité de ses activités métaboliques.). (ii) Les sécheresses incitent à stocker l’eau dans des citernes propices à la prolifération des moustiques. (iii) Les pluies à leur tour créent des points d’eau favorables au développement des moustiques.
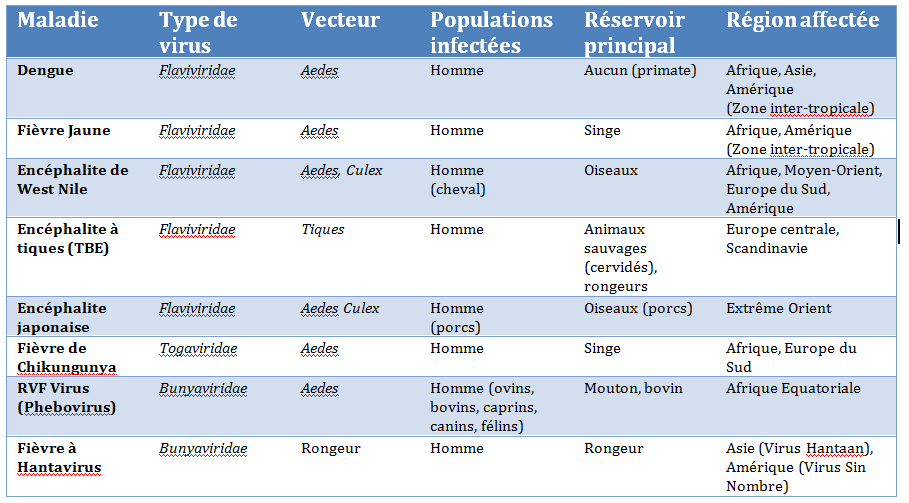
Par ailleurs, l’activité des tiques du genre Ixodes est maximale à des températures douces. La fréquence des encéphalitesMaladies caractérisées par une inflammation de l’encéphale (cerveau, tronc cérébral et/ou cervelet). transmises par ces insectes devrait donc s’élever avec le réchauffement climatique (voir Tableau 1).
Tableau 1. Liste des arboviroses dont l’incidence est susceptible d’augmenter avec le changement climatique
2.2.2. Quelques exemples de maladies vectorielles
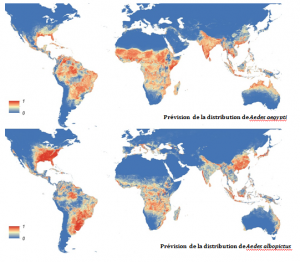
Premier exemple d’arbovirose dont l’incidence augmente avec le réchauffement climatique est la Dengue [11], dont le virus est transmis par Aedes aegypti et Aedes albopictus. Cette maladie est observée dans les zones équatoriales d’Amérique, d’Afrique et d’Asie. Les épidémies notifiées sur le globe et les cas en Europe [12] sont de plus en plus nombreux. Selon l’Organisation Mondiale de la Santé, environ 2,5 milliards de personnes sont désormais exposées à ce risque ; il y aurait chaque année 50 millions de cas de Dengue et 500 000 cas de Dengue hémorragique, dont une forte proportion d’enfants nécessitant une hospitalisation. Les experts estiment que 3 milliards de personnes en plus pourraient être exposées au risque de transmission de la dengue d’ici les années 2080 [13].
Véhiculé par des moustiques du genre Culex, le Virus de West Nile (WNV) est transmissible aux oiseaux et aux mammifères, dont l’homme. Son émergence aux USA en 1999 et sa forte résurgence en 2012 militent pour un rôle du changement climatique dans cette région du globe (Tableau 1 et Figure 5). Depuis son introduction en Amérique du Nord, le virus a touché des millions d’américains : 780 000 sont tombés malades et plus de 16 000 ont développé une encéphalite et 1549 en sont morts [14] .
Pour certaines maladies virales, la hausse du nombre de cas est due à la fois au réchauffement climatique et à des phénomènes liés au changement global. Par exemple, en Amérique latine, la déforestation et l’urbanisation ont modifié les caractéristiques épidémiologiques de la Dengue. Cette maladie est passée d’un mode enzootiquecaractérise une maladie chez l’animal dont le taux d’incidence est en général assez stable et sylvatique (forestier) à un mode endémiquecaractérise une maladie chez l’homme dont le taux d’incidence est en général assez stable et urbain [15]. On peut se poser la question de savoir si la répétition à une échelle de gravité croissante (au cours du temps) des épidémies de virus Ebola en Afrique ou si l’émergence récente du virus Zika en Amérique latine ne pourraient pas à être une des conséquences du changement climatique [16].

Mais il existe d’autres exemples de virus véhiculés par les moustiques du genre Aedes :
(i) L’infection due au Virus du Chikungunya a largement circulé en Afrique et en Asie (Figure 6). Caractérisée par une douleur articulaire fébrile, sa transmission locale a augmenté en Italie. Le moustique vecteur est aussi largement présent en France.
(ii) L’infection à Virus de la Fièvre de la Vallée du Rift (RVFV) est responsable d’épizooties chez le bétail. La promiscuité entre l’homme et les animaux a accru le nombre de cas, avec une expansion vers le nord (Arabie Saoudite) (Figure 6).
Concernant les agents du paludisme (Plasmodium vivax et Plasmodium falciparum) véhiculés par le moustique Anopheles gambiae, des épidémies ont été observées au Kenya, notamment à des altitudes supérieures à 2000 mètres où les températures dépassent 18°C et des précipitations supérieures à 15 cm/mois [17]. Les populations immunologiquement naïves vivant dans les régions d’altitude seront particulièrement exposées au paludisme en fonctions du niveau de réchauffement dans ces zones montagneuses [18].
2.3. Catastrophes naturelles : quels effets sanitaires ?
Multipliant le nombre de tempêtes et d’inondations, le phénomène climatique El Nino constitue un facteur de risque important pour les diarrhées infectieuses [19] et les gastroentérites dues aux norovirus [20]. Fait aggravant, il provoque des mouvements de population et une promiscuité qui peut amplifier les transmissions inter-humaines, entre hommes et animaux, et par les eaux souillées. Diarrhée épidémique causée par la bactérie Vibrio cholerae, le choléra a été particulièrement étudié (voir Figure 6). En effet, par une série de mesures s’échelonnant entre 1980 et 1998, des chercheurs avaient remarqué que l’incidence du choléra au Bangladesh suivaient des variations saisonnières corrélées avec les oscillations des températures liées au phénomène El Niño [21].
Au Bangladesh comme au Pérou, la dynamique du choléra est effectivement liée aux oscillations d’El Niño ; ces dernières semblent notamment liées à la ré-emergence du choléra au Pérou en 1991, les bactéries se fixant sur le plancton et dérivant à travers l’océan pacifique d’Ouest en Est.
Autre fait marquant en 2001-2002 : l’émergence en Malaisie du Virus Nipah, responsable de fièvres hémorragiques gravissimes et mortel dans 70 % des cas. Un événement analysé comme l’action conjointe d’un phénomène El Niño majeur en 1998 et d’intenses déforestations dans cette région du monde [22]. Le virus a alors été véhiculé par des chauve-souris infectées fuyant massivement les forêts dévastées. Ne développant pas de symptômes, elles ont ensuite facilement contaminé les mammifères (ex : porcs) et en particulier l’homme.
Les hantavirus sont un autre exemple de micro-organismes sensibles aux variations climatiques, notamment aux pluviosités extrêmes. Ils provoquent essentiellement deux syndromes chez l’homme : une fièvre hémorragique avec syndrome rénal (en Asie et en Europe), et un syndrome cardiopulmonaire (en Amérique du Nord) (Figure 6).
2.4. Quel impact sur l’eau et la nourriture ?
2.4.1. Un accès à l’eau de plus en plus contraint
Le caractère de plus en plus aléatoire des précipitations aura probablement des effets sur l’approvisionnement en eau douce (Lire Risquons-nous d’avoir une pénurie d’eau ?). Or le manque d’eau salubre peut compromettre l’hygiène et augmenter le risque de maladies diarrhéiques qui tuent près de 600 000 enfants âgés de moins de 5 ans chaque année. Dans les cas extrêmes, la pénurie d’eau aboutit à la sécheresse et à la famine. Et d’ici 2090, le changement climatique devrait étendre les zones affectées par les sécheresses, doubler la fréquence des sécheresses extrêmes et multiplier leur durée moyenne par six [23].
Les inondations augmentent aussi tant en fréquence qu’en intensité. Elles contaminent les sources d’eau douce, accroissent le risque de maladies à transmission hydrique et créent des gîtes pour les larves d’insectes vecteurs de maladies tels que les moustiques (voir plus haut). Elles provoquent également des noyades et des traumatismes physiques, endommagent les logements et perturbent les services de soins et de santé.
2.4.2. Accès à la nourriture et malnutrition
Hausse des températures, incidences des événements climatiques (dégradation des écosystèmes, dommages causés aux infrastructures et aux établissements humains)… Tous ces facteurs auront des répercussions sur la production alimentaire (Figure 7). Une étude récente de l’OMS mentionne déjà une baisse de la production vivrière dans de nombreuses régions parmi les plus démunies, jusqu’à 50% d’ici 2020 dans certains pays africains [24]. Ces effets seront aggravés par l’élévation du niveau des mers, et la contamination (ou salinisation) des réserves d’eau et des terres agricoles.

2.5. Impact du changement climatique sur la santé mentale – réfugiés climatiques
Co-récipiendaires du Prix Nobel de la paix en 2007, Al Gore et les experts du GIEC prévoient une hausse des pathologies liées au stress [26]. Stress, suicide… : les impacts des changements climatiques sur la santé mentale ont été prouvés lors des vagues de chaleur ou de sécheresses exceptionnelles [27]. Avec 250 millions de réfugiés climatiques estimés à l’horizon 2050, ces pathologies seront aggravées par les mouvements de population dus à l’élévation du niveau des mers et à la destruction des logements, des établissements médicaux et d’autres services essentiels [28]. Rappelons que plus de la moitié de la population mondiale vit à moins de 60 km de la mer ! Les populations touchées seront contraintes de se déplacer, ce qui renforcera divers risques sanitaires, des troubles de la santé mentale aux maladies à transmission respiratoires et digestives.
Par ailleurs, une étude récente [29] suggère qu’aux États-Unis l’augmentation des températures ferait augmenter le taux de suicide. L’étude, menée par une équipe de chercheurs de la prestigieuse université de Stanford, a utilisé des données sur les taux de suicide aux États-Unis entre 1968 et 2004 ainsi que les taux mensuels de suicide au Mexique entre 1990 et 2010. Ceux-ci, en comparant ces données avec les données de température et de précipitations dans les comtés américains – à partir d’un outil de cartographie climatique appelé PRISM – ont trouvé une relation très cohérente entre les augmentations de température et l’augmentation du risque de suicide.
2.6. Des microbes relargués par la fonte du permafrost ?
En aout 2016, un jeune garçon de 12 ans vivant dans la toundra sibérienne est évacué d’une zone épidémique d’anthrax en Russie. Il meurt à l’hôpital de la ville de Salekhard, capitale du district autonome de Iamalo-Nénétsie, alors que vingt autres personnes sont diagnostiquées avec la maladie. Le décès est bien relié à l’anthrax, maladie infectieuse due à la bactérie Bacillus anthracis. Le garçon avait la forme intestinale de la maladie, plus dure à diagnostiquer. L’infection a ainsi refait surface en Sibérie occidentale après 75 ans d’absence. Cet événement survient alors que des études épidémiologiques suggèrent un rôle de la fonte du permafrost dans le relargage des bactéries à partir de troupeaux de rennes (1,5 millions de rennes) décimés par la maladie entre 1897 et 1925 en Sibérie, et enfouis dans le permafrost [30]. Il est probable que les vagues de chaleur actuelles entrainent un relargage des spores d’anthrax (forme de résistance de la bactérie) à partir de ces zones d’enfouissement.
Les experts mondiaux scrutant cette région du globe (zones péri-arctiques) particulièrement touchée par le réchauffement climatique estiment plausible une augmentation spectaculaire de l’incidence d’autres maladies infectieuses de type zoonoses (bactériennes : brucellose, maladie de Lyme, leptospirose – virales : rage, fièvre à Hantavirus, encéphalite à tiques, encéphalite de West Nile) [31].
2.7. Effondrement de la biodiversité et effets sur la santé de l’homme ?
Un aspect peu abordé dans les changements globaux et leurs impacts sur la santé humaine concerne l’effondrement de la biodiversité dans son ensemble (voir l’article « La biodiversité n’est pas un luxe mais une nécessité »). Si déjà on distingue des effets sur les populations d’insectes et les impacts sur certains vertébrés comme les oiseaux, les effets chez l’homme sont beaucoup plus difficiles à apprécier. Pourtant des rapports alarmants indiquent que la chute de la biodiversité mettra en danger les économies, les moyens d’existence, la sécurité alimentaire et la qualité de vie des populations partout dans le monde [32]. Selon d’autres sources [33], la perte de biodiversité au sein de l’environnement naturel de l’homme aurait un coût pour la santé et le bien-être humain, coût caché au demeurant et transmis sans scrupule aux générations futures, mais évaluable par les sciences économiques. Ce coût résulte principalement de deux facteurs : d’une part la disparition de matériel biologique utile à l’homme pour se nourrir et se soigner, et d’autre part le dérèglement voire l’effondrement d’écosystèmes fonctionnels entraînant la perte de biens et services « écosystémiques ».
Enfin, les effets des changements climatiques sur les micro-organismes endogènes et environnementaux à la base de la vie sont très largement inexplorés. Des études ponctuelles sur des vertébrés montrent qu’une augmentation de la température entraîne une diminution de la biodiversité de leur microbiome. De même l’acidification des océans entraîne des modifications importantes du microbiome chez certains invertébrés comme les éponges. Des hypothèses sérieuses pointent sur la modification du microbiome intestinal humain (voir l’article « Des microbiotes humains : des alliés pour notre santé ») et l’émergence de dysbioses (pathologies liées au déséquilibre du microbiome intestinal : ex. maladies inflammatoires de l’intestin, obésité, diabète) en fonction des changements globaux (urbanisation rapide, alimentation par « fast foods », vie sédentaire déconnectée des environnements naturels, usage massif d’antibiotiques, stress thermique).
3. Conclusion : Santé, changement climatique & changement global
Dans ce chapitre nous avons tenté de montrer les effets les plus évidents du changement climatique sur la santé de l’homme. Deux points sont à souligner. Tout d’abord, la mesure des effets du changement climatique sur la santé ne peut être que très approximative, notamment sur les effets graduels par opposition aux événements extrêmes type canicule (ex. impact sur les maladies vectorielles). Ceci est essentiellement dû au côté « imprévisible » des agents infectieux.
En revanche, voici ce dont nous sommes certains au sujet de l’impact du changement climatique sur la santé [4] :
- Hausse du nombre de cas annuels de décès ou d’hospitalisations causés par des coups de chaleur, aussi bien dans les pays riches que pauvres ;
- Extension géographique des maladies infectieuses vectorielles ou de leurs vecteurs (ex. paludisme d’altitude) ;
- Augmentation des épidémies de choléra sur les régions côtières en lien avec El Niño ;
- Hausse du prix des denrées alimentaires, notamment dans les pays souffrant de précarité, aboutissant à des privations alimentaires dans les foyers à faible revenu (trappes de pauvreté).
Le changement climatique aura donc des répercussions très négatives sur la santé et les effets du changement global les accentueront. Toutes les populations ressentiront les effets du changement climatique, mais certaines sont plus vulnérables que d’autres, par exemple :
- Celles qui vivent dans de petits états insulaires, ou dans d’autres régions côtières, dans les mégapoles, dans les régions montagneuses et dans les zones polaires sont particulièrement vulnérables.
- Les enfants, en particulier ceux qui vivent dans les pays pauvres, sont parmi les plus vulnérables aux risques sanitaires qui vont en résulter et seront plus longtemps exposés à en subir les conséquences.
Les effets sanitaires devraient être aussi plus graves pour les personnes âgées et les sujets présentant des infirmités ou des états pathologiques préexistants.
Selon l’OMS, les zones n’ayant pas de bonnes infrastructures de santé, pour la plupart dans les pays en développement, seront les moins en mesure de se préparer et de faire face à la situation sans assistance. Si un gros effort d’atténuation n’est pas entrepris, il va arriver un moment donné où l’adaptation des systèmes de santé (ex. coups de chaleur) ne sera plus possible. La seule attitude responsable, désormais, serait un changement radical de nos modèles économiques et de nos modes de vie en société. C’est devenu une question de vie ou de mort, pour l’humain comme pour la biodiversité dont sa santé dépend très directement.
Références et notes
[1] IPCC. Summary for Policymakers. In: Edenhofer O, R. Pichs-Madruga, Y. Sokona, E. Farahani, S. Kadner, K. Seyboth, A. Adler, I. Baum, S. Brunner, P. Eickemeier, B., Kriemann JS, S. Schlömer, C. von Stechow, T. Zwickel and J.C. Minx editors (2014), Climate Change 2014, Mitigation of Climate Change Contribution of Working Group III to the Fifth Assessment Report (AR5) of the Intergovernmental Panel on Climate Change. Cambridge, United Kingdom and New York, NY, USA, Cambridge University Press
[2] Smith KR et al. (2014) Human Health: Impacts, adaptation, and co-benefits. In Climate change: Impacts, Adaptation, and vulnerability. Part A: Global and Sectoral aspects. Contribution of Working Group II to the 5th assessment Report (AR5) of the Intergovernmental Panel on Climate change. Field CB et al. (eds), Cambridge University Press, UK pp 709-754
[3] Costello A et al. (2009) Managing the health effects of climate change. Lancet 373: 1693-1733
[4] McMichael AJ (2013) Globalization, climate change and Human Health. New Engl J Med 368: 1335-1343
[5] Schär C (2004) The role of increasing temperature variability in European Summer heatwaves. Nature 427: 332-336
[6] Robine JM et al. (2008) Death toll exceeded 70,000 in Europe during the summer of 2003. Les Comptes Rendus/Série Biologies, 331:171–78
[7] Wimberly et al. (2014) Regional variation of climatic influences on West Nile virus Outbreaks in US. Am. J Trop. Med Hyg. 91: 677-684
[8] Mora C et al. (2017) Global risk of deadly heat. Nature Climate Change. doi:10.1038/nclimate3322
[9] Zhang Y, Hansen A, Bi P. (2014) Climate change and vector-borne viral diseases. In Viral infections and global change. Singh SK ed John Wiley & sons Hoboken, New Jersey
[10] Kraemer MU et al. (2015) The global distribution of the arbovirus vectors Aedes aegypti and Ae. albopictus. Elife 4:e08347
[11] Hales S et al. (2002) Potential effect of population and climate changes on global distribution of dengue fever: an empirical model. Lancet 360:830-4
[12] Schaffner F & Mathis A (2014). Dengue and dengue vectors in the WHO European region : past, present, and scenarios for te future. Lancet Infect Dis 14: 1271-1280
[13] Bhatt S et al. (2013) The global distribution and burden of Dengue. Nature 496: 504-507
[14] Harrigan RJ et al. (2014) A continental risk assessment of West Nile Virus under climate change. Global Change Biology 20: 2417-2425
[15] Weaver S (2013) Urbanization and geographic expansion of zoonotic arboviral diseases: mechanisms and potential strategies for prevention. Trends Microbiol. 21(8):360-3.
[16] Paz S. & Semenza J.C. (2016) El Niño and climate change-contributing factors in the dispersal of Zika virus in the Americas? Lancet 387(10020):745
[17] Jonathan A. Patz & William K. Reisen (2001) Immunology, climate change and vector-borne diseases. Trends in Immunology Vol.22 No.4 April 2001
[18] Lindsay S.W. & Martens W.J. (1998) Malaria in the African highlands: past, present and future. Bull World Health Organ. 76(1):33-45
[19] Pascual M. et al. (2000) Model relationship between ENSO and cholera in Bangladesh (Int. Center For Diarrhoeal disease Research, Bangladesh) Science, 289(5485):1766-9.
[20] Chrétien J.P. et al. (2015) Global climate anomalies and potential infectious disease risks. Plos Current outbreaks doi: 0.1371/currents.outbreaks.95fbc4a8fb4695e049baabfc2fc8289f
[21] Rodo X et al. (2002) ENSO and cholera: a non stationary link related to climate change? Proc Natl Acad Sci USA 99(20):12901-6.
[22] Chua KB et al. (2002) Anthropogenic deforestation, El Niño and the emergence of Nipah virus in Malaysia. Malays J Pathol. 24(1):15-21.
[23] Food Policy Report n° 21, septembre 2009. Institut international de recherche sur les politiques alimentaires (IFPRI) Quatrième rapport d’évaluation du GIEC: Changements climatiques 2007 (AR4)
[24] WHO (2014) Quantitative risk assessment of the effects of climate change on selected causes of death, 2030s and 2050s. Geneva: World Health Organization
[25] Wheeler T & von Braun J. (2013) Climate change impacts on global food security. Science 2013;341:508–13
[26] Levy BS & Patz JA (2015) Climate change, Human rights and social justice. Annals Global Health 81, 3: 310-322
[27] Berry H.L., Bowen, K & Hjellstrom T. (2010) Climate change and mental health: a causal pathways framework. Int J Public Health. 55(2):123-32.
[28] Black R, Bennett SR, Thomas SM, Beddington JR (2011) Climate change: Migration as adaptation. Nature 478:447–9.
[29] Burke M et al. (2018). Higher temperatures increase suicide rates in the United States and Mexico. Nature Climate change 8: 723–729
[30] Revich BA & Podolnaya MA (2011) Thawing of permafrost may disturb historic cattle burial grounds in east Siberia. Global Health Action doi: 10.3402/gha.v4i0.8482. Epub 2011 Nov 21
[31] Parkinson AJ, Evengard B, Semenza JC, et al. (2014) Climate change and infectious diseases in the Arctic: establishment of a circumpolar working group. Int J Circumpolar Health. doi: 10.3402/ijch.v73.25163.) e(31
[32] https://www.who.int/globalchange/ecosystems/biodiversity/fr/
[33] http://sante-biodiversite.vetagro-sup.fr/wp-content/uploads/HB-REVUE2015HS_web-aout-20153.pdf
L’Encyclopédie de l’environnement est publiée par l’Association des Encyclopédies de l’Environnement et de l’Énergie (www.a3e.fr), contractuellement liée à l’université Grenoble Alpes et à Grenoble INP, et parrainée par l’Académie des sciences.
Pour citer cet article : DROUET Emmanuel (16 février 2020), Changement climatique : quels effets sur notre santé ?, Encyclopédie de l’Environnement. Consulté le 17 avril 2025 [en ligne ISSN 2555-0950] url : https://www.encyclopedie-environnement.org/sante/changement-climatique-effets-sante-de-lhomme/.
Les articles de l’Encyclopédie de l'environnement sont mis à disposition selon les termes de la licence Creative Commons BY-NC-SA qui autorise la reproduction sous réserve de : citer la source, ne pas en faire une utilisation commerciale, partager des conditions initiales à l’identique, reproduire à chaque réutilisation ou distribution la mention de cette licence Creative Commons BY-NC-SA.